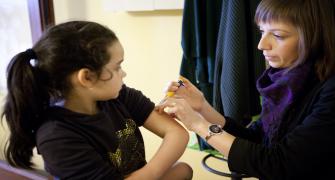وإذا كنت مريضًا بداء السكري، بغض النظر عن نوعه، فهذا يعني أن لديك كثيرًا من الجلوكوز بالدم، وهذا بالرغم من إمكانية اختلاف الأسباب. إن كثرة الجلوكوز يمكن أن تؤدي إلى مشكلات صحية خطيرة، وتتضمن حالات السكري المزمنة النوع الأول والنوع الثاني من أنواع داء السكري، وتتضمن حالات السكري محتملة العلاج مقدمات السكري، حيث تكون مستويات سكر الدم أعلى من الطبيعي دون الارتفاع الذي يمكن تصنيفه بداء السكري، وسكري الحمل حيث يحدث أثناء الحمل ويمكن علاجه عقب ولادة الطفل.
* أعراض داء السكري
تتنوع الأعراض بحسب مستوى ارتفاع السكر في الدم، فبعض المرضى، خاصةً الذين يعانون من مقدمات السكري أو السكري من النوع الثاني، قد لا يتعرضون للأعراض في البداية، ولكن في السكري من النوع الأول تظهر الأعراض سريعًا وتزيد حدتها، وفي ما يلي بعض علامات وأعراض السكري من النوعين الأول والثاني:- العطش الزائد.
- التبول المتكرر.
- فرط الجوع.
- فقدان الوزن مجهول السبب.
- وجود الكيتون في البول (والكيتونات هي منتجات ثانوية لتفتت العضلات والدهون، والذي يحدث عندما لا يتوفر القدر الكافي من الإنسولين).
- التعب.
- الهياج.
- عدم وضوح الرؤية.
- بطء شفاء القروح.
- العدوى المتكررة، مثل عدوى اللثة أو الجلد والعدوى المهبلية.
* دواعي زيارة الطبيب
إذا لاحظت أي أعراض محتملة لداء السكري، ينبغي الاتصال بالطبيب. وكلما كان تشخيص المرض مبكرًا، أمكن بدء العلاج مبكرًا، وبعد الحصول على التشخيص، سوف تحتاج لمتابعة طبية شديدة إلى أن تستقر مستويات سكر الدم.* أسباب داء السكري
لفهم طبيعة داء السكري، ينبغي أولاً التعرّف إلى كيفية معالجة الجلوكوز في الجسم.-
كيفية عمل الإنسولين
الإنسولين هرمون تفرزه غدة البنكرياس، ويفرز البنكرياس الإنسولين إلى مجرى الدم، وينتقل الإنسولين خلال الدورة الدموية ممكِّنًا السكر من الدخول إلى الخلايا، ويقلل الإنسولين من كمية السكر في مجرى الدم؛ مما يجعل البنكرياس يقوم بإفراز الإنسولين.
-
دور الجلوكوز
الجلوكوز ـ نوع من السكر ـ هو مصدر رئيسي لطاقة الخلايا التي تبني العضلات والأنسجة الأخرى، ويحصل الجسم على الجلوكوز من مصدرين أساسيين: الطعام والكبد، ويتم امتصاص السكر في مجرى الدم، بينما يدخل الخلايا بمساعدة الإنسولين.
-
يصنع الكبد الإنسولين ويخزنه
وعندما تنخفض مستويات الجلوكوز، يحول الكبد الجليكوجين المُخزن إلى جلوكوز للحفاظ على مستوى الجلوكوز ضمن النطاق الطبيعي.
-
أسباب داء السكري من النوع الأول
السبب الحقيقي لداء السكري من النوع الأول غير معلوم، ولكن ما يعلمه الأطباء أن الجهاز المناعي، والذي يقاوم الجراثيم أو الفيروسات الضارة طبيعيًا، يهاجم الخلايا المنتجة للإنسولين الموجودة في البنكرياس ويدمرها، وهذا يجعل الإنسان مزودًا بقدر قليل من الإنسولين أو بدونه تمامًا، فبدلاً من نقل السكر إلى الخلايا، يتراكم السكر في مجرى الدم.
ويظن العلماء أن داء السكري من النوع الأول يحدث بسبب مجموعة من العوامل المتعلقة بالقابلية الوراثية للمرض وعوامل بيئية، وهذا بالرغم من عدم وضوح معظم تلك العوامل حتى الوقت الراهن.
-
أسباب مقدمات السكري وداء السكري من النوع الثاني
في حالة مقدمات السكري، والتي يمكن أن تؤدي إلى داء السكري من النوع الثاني، وفي حالة حدوث الأخير، تصبح الخلايا مقاومة لعمل الإنسولين ويصبح البنكرياس عاجزًا عن إنتاج الإنسولين الكافي للتغلب على هذه المقاومة. فبدلاً من الانتقال إلى داخل الخلايا حيث تحتاجه للطاقة، يتراكم السكر في مجرى الدم، ولا يزال السبب المحدد المسؤول عن هذا الأمر مجهولاً، وهذا بالرغم من أن العلماء يظنون أن العوامل الوراثية والبيئية تساهم في حدوث داء السكري من النوع الثاني، كما أن العلماء قد ربطوا بقوة بين زيادة الوزن والإصابة بداء السكري من النوع الثاني، وهذا بالرغم من أنه ليس كل مريض بداء السكري من النوع الثاني يعاني من زيادة الوزن.
-
أسباب داء سكري الحمل
أثناء الحمل، تفرز المشيمة هرمونات تساعد في الحفاظ على الحمل، وهذه الهرمونات تجعل الخلايا أكثر مقاومة للإنسولين، وفي الحالات الطبيعية، يستجيب البنكرياس لهذه الحالة بإنتاج كمية إضافية كافية من الإنسولين للتغلب على هذه المقاومة، ولكن في بعض الأحيان، يعجز البنكرياس عن الاستمرار في ذلك، وعندما تحدث هذه الحالة، لا يدخل إلى الخلايا إلا القليل جدًا من الجلوكوز وتبقى في الدم كمية كبيرة؛ مما يؤدي إلى سكر الحمل.
* عوامل تزيد من خطورة الإصابة بداء السكري
-
عوامل الخطورة للإصابة بداء السكري من النوع الأول
- التاريخ العائلي
- العوامل البيئية: مثل التعرّض لمرض فيروسي.
- وجود خلايا متلفة من خلايا الجهاز المناعي (الأجسام المضادة الذاتية). في بعض الأحيان، يختبر الأطباء بعض أفراد أسرة المصابين بداء السكري من النوع الأول للتعرّف إلى مدى وجود الأجسام المضادة الذاتية السكرية. فإذا كان المريض لديه هذه الأجسام، تزيد خطورة إصابته بداء السكري من النوع الأول. ولكن ليس كل شخص لديه هذه الأجسام يصاب بداء السكري.
- عوامل التغذية: تتضمن انخفاض استهلاك فيتامين "د" والتعرّض مبكرًا لتناول اللبن البقري أو حليب الأطفال البقري، وتناول الحبوب قبل سن 4 أشهر. ولم يثبت أي عامل من هذه العوامل مسؤوليته المباشرة عن الإصابة بداء السكري من النوع الأول.
- الجغرافيا: في بعض الدول مثل فنلندا والسويد، تكون معدلات الإصابة بداء السكري من النوع الأول أعلى مقارنة بغيرها.
-
عوامل الخطورة لمقدمات السكري وداء السكري من النوع الثاني
من الواضح أن هناك عوامل محددة تزيد من خطر الإصابة، وتتضمن ما يلي:
- الوزن. فكلما كثرت الأنسجة الدهنية، أصبحت خلايا الجسم أشد مقاومة للإنسولين.
- الخمول. كلما كنت أقل نشاطًا، زادت خطورة الإصابة. حيث يساعدك النشاط البدني في التحكم في وزنك، ويستخدم الجلوكوز المنتج كمصدر للطاقة ويجعل الخلايا أكثر حساسية للإنسولين.
- التاريخ المرضي للعائلة. تزداد خطورة الإصابة إذا كان أحد الوالدين أو الأشقاء مصابًا بداء السكري من النوع الثاني.
- العِرق. بالرغم من عدم وضوح السبب، فالأفراد المنتمون لأعراق معينة ـ تتضمن أصحاب البشرة السمراء أو ذوي الأصول الإسبانية أو الهنود الأميركيين أو الأميركيين من أصل آسيوي ـ هم الأكثر عرضة للإصابة.
- العمر. تزداد خطورة الإصابة كلما تقدم الإنسان في العمر، وقد يكون ذلك بسبب ميل الأفراد لممارسة الرياضة بصورة أقل وفقدان الكتلة العضلية وزيادة الوزن مع تقدم العمر، وبالرغم مما سبق، تزداد إصابة الأطفال والمراهقين وصغار البالغين بداء السكري من النوع الثاني بنسبة كبيرة.
- سكري الحمل. إذا تعرضتِ للإصابة بسكري الحمل، تزداد خطورة إصابتك بمقدمات السكري وبداء السكري من النوع الثاني لاحقًا. وإذا أنجبتِ طفلاً يزن أكثر من 9 أرطال (4 كجم)، فأنت أيضًا معرضة لخطورة الإصابة بداء السكري من النوع الثاني.
- متلازمة المبيض متعدد التكيسات. بالنسبة للنساء، تزيد الإصابة بمتلازمة المبيض متعدد التكيسات، وهي حالة شائعة تتميز بعدم انتظام الدورة الشهرية ونمو الشعر الزائد والسمنة، ومن خطورة الإصابة بداء السكري.
- ارتفاع ضغط الدم. لقد ربط العلماء بين ارتفاع ضغط الدم بمعدل أكثر من 140/90 ملليمتر زئبق (ملم زئبق) وزيادة خطورة الإصابة بداء السكري من النوع الثاني.
- المستويات غير الطبيعية للكوليسترول وثلاثي الجلسريد. إذا كنت مصابًا بمستويات منخفضة من البروتين الدهني عالي الكثافة (HDL) أو الكوليسترول "النافع"، ترتفع خطورة إصابتك بداء السكري من النوع الثاني. يُعد ثلاثي الجلسريد نوعًا آخر من أنواع الدهون التي توجد في الدم. ترتفع خطورة إصابة من يعانون بارتفاع مستويات ثلاثي الجلسريد بداء السكري من النوع الثاني. ويمكن أن يخبرك الطبيب بمستويات الكوليسترول وثلاثي الجلسريد.
-
عوامل الخطورة لسكري الحمل
يمكن أن تصاب أي امرأة حامل بسكري الحمل، لكن بعض النساء أكثر عرضة من غيرهن لخطر الإصابة به. تتضمن عوامل الخطورة لداء سكري الحمل ما يلي:
- العمر. ترتفع خطورة الإصابة لدى النساء الأكبر من 25 عامًا.
- التاريخ العائلي أو الشخصي. يزيد خطر إصابتك بسكري الحمل إذا كنتِ تعانين من مقدمات السكري، وهو من بوادر الإصابة بداء السكري من النوع الثاني، أو إذا كان أحد أفراد العائلة مثل أحد الوالدين أو الأشقاء مصابًا بداء السكري من النوع الثاني. وترتفع خطورة الإصابة إذا أصيبت المرأة بسكري الحمل خلال حمل سابق، أو إذا ولدتِ طفلاً كبير الحجم، أو إذا ولدتِ الجنين ميتًا دون سبب واضح.
- الوزن. تعزز زيادة الوزن قبل الحمل من مخاطر الإصابة.
- العِرق. لأسباب غير معروفة، تكون النساء السود وذوات الأصول الإسبانية والأميركيات من أصل هندي أو آسيوي أكثر عرضة للإصابة بداء سكري الحمل.
* مضاعفات داء السكري
تحدث المضاعفات طويلة الأمد تدريجيًا، وكلما طالت مدة الإصابة به وكلما انخفضت السيطرة على سكر الدم، زادت خطورة المضاعفات، وبنهاية الأمر، قد تكون مضاعفات داء السكري مسببة للإعاقة أو مميتة، وقد تتضمن المضاعفات المُحتملة ما يلي:
- أمراض القلب والأوعية الدموية. يزيد داء السكري بشكل كبير من خطورة الإصابة بمشكلات القلب والأوعية المختلفة، بما في ذلك ضيق الشريان التاجي، والأزمة القلبية، والسكتة الدماغية، وضيق الشرايين (تصلب الشرايين). وفي حالة الإصابة بداء السكري، تزداد خطورة الإصابة بمرض القلب أو السكتة الدماغية.
- تلف الأعصاب (الاعتلال العصبي). يصيب السكر الزائد جدران الأوعية الدموية الدقيقة (الشعيرات الدموية) والتي تغذي الأعصاب، خاصة في القدمين، مما يسبب وخزا أو خدرا أو حرقة أو ألما يبدأ عادة في أطراف أصابع القدم أو أصابع اليد، ثم ينتشر تدريجيًا للأعلى. ولدى الرجال، يمكن أن تؤدي إلى خلل الانتصاب.
- تلف الكلى (اعتلال الكلية). تحتوي الكلى على مجموعات من ملايين الأوعية الدموية الدقيقة (الكبيبات) التي ترشح الفضلات من الدم، وقد يتسبب داء السكري في تدمير هذا الجهاز الترشيحي الحساس، وقد يؤدي الضرر الشديد للفشل الكلوي.
- اعتلال البصر (اعتلال الشبكية). يمكن لداء السكري تدمير الأوعية الدموية لشبكة العين (اعتلال الشبكية السكري)، وهو ما يُحتمل أن يؤدي إلى العمى.
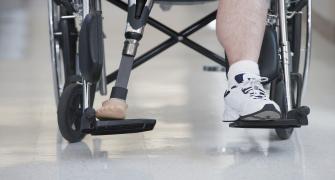
- القدم السكرية. تؤدي الأعصاب التالفة في القدم أو ضعف تدفق الدم إليها إلى زيادة خطورة الإصابة بمضاعفات مختلفة في القدم. وقد تتطلب هذه العدوى في نهاية الأمر بتر إصبع القدم أو القدم أو الساق.
- الأمراض الجلدية. يجعلك داء السكري أكثر عرضة لمشكلات الجلد، مثل العدوى البكتيرية والجرثومية.
- ضعف السمع. تنتشر الإصابة بمشكلات السمع بين المرضى المصابين بداء السكري.
- مرض الزهايمر. قد يزيد داء السكري من النوع الثاني من خطورة الإصابة بالزهايمر. وكلما ساءت السيطرة على سكر الدم، زادت شدة المخاطر. وبالرغم من توفر نظريات تفترض ارتباط هذه الاضطرابات، فلم يثبت أي منها حتى الآن.
-
مضاعفات داء سكري الحمل
تلد غالبية النساء المصابات بداء سكري الحمل أطفالاً أصحاء، ومع ذلك، يمكن أن يؤدي إهمال ضبط مستويات سكر الدم أو علاج أعراض ذلك إلى حدوث مشكلات للأم وللطفل، ويمكن أن تلحق المضاعفات بالطفل نتيجة سكري الحمل، والتي تتضمن:
- فرط النمو: يمكن أن يعبر الجلوكوز الزائد المشيمة؛ مما يحفز بنكرياس الجنين لإفراز المزيد من الإنسولين. ويمكن أن يتسبب هذا في نمو الجنين ليصبح ضخمًا جدًا (العملقة). ويرجح أن يتطلب الأطفال كبيرو الحجم الولادة بإجراء عملية قيصرية.
- انخفاض سكر الدم: في بعض الأحيان، يُصاب الأطفال الرضع المولودون لأمهات مصابات بسكري الحمل بانخفاض سكر الدم بعد فترة قصيرة من الولادة بسبب ارتفاع إنتاجهم من الإنسولين، ولكن يمكن أن تساعد التغذية السريعة وأحيانًا حقن محلول الجلوكوز عبر الوريد في إعادة مستوى السكر في دم الرضيع إلى المستوى الطبيعي.
- الإصابة بداء السكري من النوع الثاني في وقت لاحق من الحياة: يواجه الأطفال الرضع المولودون لأمهات مصابات بداء سكري الحمل مخاطر أكبر للإصابة بالسمنة وداء السكري من النوع الثاني.
- الوفاة: يمكن أن يؤدي سكري الحمل إذا لم يتم علاجه إلى وفاة الجنين إما قبل الولادة أو بعدها بفترة قصيرة.
- ما قبل تسمم الحمل. تتصف هذه الحالة بارتفاع ضغط الدم وزيادة البروتين بالبول وتورّم الساقين والقدمين. وقد تؤدي حالة ما قبل تسمم الحمل إلى مضاعفات خطيرة أو مهددة للحياة لكلٍ من الأم والجنين.
- سكري الحمل التابع. بمجرد إصابة الأم بسكري الحمل في مرة واحدة من مرات الحمل، يرجح تعرضها للإصابة به مرة أخرى في الحمل التالي. ومن المرجح أيضًا التعرّض للإصابة بداء السكري ـ من النوع الثاني عادةً ـ عندما تتقدمين في العمر.
-
مضاعفات مقدمات السكري
* تشخيص داء السكري
في معظم الأحوال، تظهر أعراض الإصابة بداء السكري من النوع الأول فجأة، ويتم التأكد من خلال فحص معدلات سكر الدم، وأعراض الأنواع الأخرى من داء السكري ومقدمات السكري تظهر تدريجيًا أو قد لا تبدو مؤكدة، وأوصت الجمعية بفحص الأفراد المتصفين بما يلي للتعرّف على مدى إصابتهم بداء السكري:- أي شخص يزيد مؤشر كتلة الجسم لديه عن 25 بغض النظر عن المرحلة العمرية، ولديه عوامل خطورة إضافية مثل ارتفاع ضغط الدم، أو نمط الحياة الكسول (لا يمارس التمارين)، أو تاريخ من الإصابة بمتلازمة المبيض متعدد التكيسات، أو كانت امرأة ولدت طفلاً يزيد على 9 أرطال، أو تاريخ للإصابة بداء السكري أثناء الحمل، أو ارتفاع مستويات الكوليسترول، أو تاريخ من أمراض القلب، أو لديه أحد الأقارب قوي الصلة مصاب بداء السكري.
- ينصح الأطباء أي شخص أكبر من 45 عامًا بإجراء فحص أولي للسكر بالدم، وإذا وجد أنه طبيعي، فينبغي إجراء الفحوصات كل ثلاث سنوات بعد ذلك.
-
الاختبارات الخاصة بأنواع داء السكري الأول والثاني ومقدمات السكري
- اختبار الهيموجلوبين السكري (A1C). يشير اختبار الدم هذا إلى متوسط مستوى السكر في الدم للفترة الماضية التي تتراوح من شهرين إلى ثلاثة أشهر. ويقيس النسبة المئوية لسكر الدم المرتبط بالهيموجلوبين، وهو البروتين الذي يحمل الأكسجين إلى خلايا الدم الحمراء. وكلما ارتفعت مستويات السكر في الدم، زادت نسبة الهيموجلوبين المرتبط بالسكر لديك. فتسجيل مستوى 6.5 بالمائة أو أعلى للهيموجلوبين السكري في اختبارين منفصلين يشير إلى أنك مصاب بداء السكري. وأما إن كان مستوى اختبار الهيموجلوبين السكري بين 5.7 و6.4 بالمائة، فهذا يدل على الإصابة بمقدمات السكري. بينما تُعد النسبة التي أقل من 5.7 بالمائة حالة طبيعية.
- اختبار عشوائي للسكر في الدم. سيتم أخذ عينة دم في وقت عشوائي. وبغض النظر عن آخر مرة تناول فيها المريض الأكل، فإن مستوى سكر الدم العشوائي بمقدار 200 ملجم/دل (11.1 ملليمول/لتر) أو أعلى يشير إلى الإصابة بداء السكري.
- اختبار سكر صائم. سيتم أخذ عينة دم بعد الصيام طوال الليل. ويكون مستوى السكر في الدم الأقل من 100 ملجم/دل (5.6 ملليمول/لتر) طبيعيًا. بينما يُعد مستوى السكر في الدم أثناء الصيام من 100 إلى 125 ملجم/دل (5.6 إلى 6.9 ملليمول/لتر) مقدمات للسكري. إذا كان القياس 126 ملجم/دل (7 ملليمول/دل) أو أعلى في اختبارين منفصلين، فإنك بذلك مريض بالسكري.
- اختبار تحمل الجلوكوز الفموي. لإجراء هذا الاختبار، يصوم المريض طوال الليل ويتم قياس مستوى السكر في الدم أثناء الصيام. ثم يشرب المريض مشروبات سكرية، ويتم اختبار مستويات السكر في الدم بشكل دوري خلال الساعتين اللاحقتين. ويكون مستوى السكر في الدم الأقل من 140 ملجم/دل (7.8 ملليمول/لتر) طبيعيًا. وتشير القراءة الأكثر من 200 ملجم/دل (11.1 ملليمول/لتر) بعد ساعتين إلى الإصابة بداء السكري. بينما تشير القراءة بين 140 و199 ملجم/دل (7.8 و11.0 ملليمول/لتر) إلى الإصابة بمقدمات السكري.
- وإذا ظن الطبيب إصابة المريض بداء السكري من النوع الأول، فسوف يجري اختبار البول لفحص مدى وجود المنتجات الثانوية التي تُنتج عندما تُستهلك العضلات والأنسجة الدهنية للطاقة عندما لا يتوفر إنسولين كافٍ بالجسم من أجل استخدام الجلوكوز المتوفر (الكيتونات). ويرجح أيضًا أن يجري الطبيب اختبارًا لبحث مدى وجود الخلايا المناعية المتلفة التي تقترن بالنوع الأول من داء السكري والتي تسمى الأجسام المضادة الذاتية.
-
فحوصات سكري الحمل
من المرجح أن يقيّم الطبيب عوامل الخطورة لداء سكري الحمل في وقت مبكر من الحمل، وفي حالة تعرض المرأة لارتفاع خطورة الإصابة بسكري الحمل، فإذا كانت المرأة مصابة بالسمنة في بدء الحمل أو أصيبت بسكري الحمل خلال حمل سابق أو لديها أم أو أب أو أشقاء أو ابن مصاب بداء السكري، فقد يختبر الطبيب احتمالية الإصابة بداء السكري في الزيارة الأولى السابقة على الولادة.
وإذا كنتِ معرضة لمستوى متوسط من خطر الإصابة بداء سكري الحمل، فمن المرجح أن يُجري لكِ الطبيب اختبار فحص سكري الحمل خلال الثلث الثاني من الحمل، أي ما بين الأسبوعين 24 و28 من الحمل، وقد يستخدم الطبيب اختبارات الفحص التالية:
- اختبار تحدي الجلوكوز الأولي. يبدأ المريض هذا الاختبار بشرب شراب محلول الجلوكوز. وبعدها بساعة يتم إجراء اختبار دم لقياس مستوى سكر الدم. ويعتبر الأطباء في العادة أن معدل سكر الدم أقل من 140 ملجم/دل (7.2 إلى 7.8 ملليمول/لتر) معدلاً طبيعيًا باختبار تحدي الجلوكوز الأولي بالرغم من أن هذا الاختبار قد يختلف في عيادات أو معامل محددة. إذا كان مستوى سكر الدم لديك أعلى من الطبيعي، فهذا لا يعني سوى أنكِ عرضة للإصابة بسكري الحمل بنسبة كبيرة. وسيطلب الطبيب إجراء اختبار متابعة لتحديد مدى الإصابة بسكري الحمل.
- اختبار تحمل الجلوكوز للمتابعة. في هذا الاختبار، يطلب الطبيب من المريضة الصوم طوال الليل ثم يقيس معدلات سكر الدم أثناء الصيام. وبعدها تشربين محلولاً آخر مُحلى، بحيث يكون هذا المحلول يحتوي على تركيز أعلى للجلوكوز، وسيتم فحص معدل سكر الدم كل ساعة لمدة ثلاث ساعات. إذا كانت نتائج اختبارين على الأقل من اختبارات سكر الدم أعلى من القيم الطبيعية المحددة لكل اختبار من الاختبارات التي أجريت خلال الساعات الثلاث، فسوف يشخِّص الطبيب إصابتك بسكري الحمل.
* علاج داء السكري
بحسب نوع داء السكري الذي يعاني منه المريض، تساهم مراقبة سكر الدم والإنسولين والأدوية التي تتناولها عن طريق الفم بدورٍ في العلاج، كما أن اتباع نظام غذائي صحي والمشاركة في الأنشطة بانتظام يمثلان أيضًا عوامل مهمة في السيطرة على داء السكري.-
علاج كل أنواع داء السكري
- تناول طعام صحي: على عكس المفهوم الشائع، لا يوجد نظام غذائي محدد لداء السكري. ولكن تحتاج أن تركز النظام الغذائي على المزيد من الفواكه والخضراوات والحبوب الكاملة، أي الأطعمة التي تحتوي على كميات كبيرة من التغذية والألياف وكميات قليلة من الدهون والسعرات الحرارية، إضافة إلى الحد من تناول الأطعمة المصنوعة من منتجات حيوانية والكربوهيدرات المكررة والحلويات. وفي الواقع، هذه أفضل خطة لتناول أطعمة صحية بالنسبة لكامل العائلة. وليس هناك مانع من تناول أطعمة سكرية بين الحين والآخر طالما أنها ضمن خطة الوجبات.
- ممارسة النشاط البدني: يحتاج الجميع للتمارين الرياضية الهوائية المنتظمة، ولا يُستثنى من ذلك المصابون بداء السكري. إذ تعمل ممارسة الرياضة على خفض مستوى سكر الدم من خلال نقل سكر الجلوكوز إلى خلايا الجسم، حيث يُستخدم لإنتاج الطاقة. كما تزيد ممارسة الرياضة من حساسية الجسم للإنسولين؛ مما يعني أن جسمك سيحتاج إلى إنتاج إنسولين أقل لنقل السكر. ولكن يجب الحصول أولاً على موافقة الطبيب قبل ممارسة الرياضة. ثم اختر الأنشطة الرياضية التي تستمتع بها، مثل المشي أو السباحة أو ركوب الدراجات. وما يمثل أهمية أكبر أن يصبح النشاط البدني جزءًا من الحياة اليومية الاعتيادية. فحاول ممارسة التمارين الرياضية الهوائية لمدة 30 دقيقة على الأقل أو مارسها وقتًا أطول خلال معظم أيام الأسبوع. ولكن إذا كنت لم تمارس الأنشطة البدنية لفترة من الوقت، فابدأ ببطء مع الزيادة تدريجيًا.
-
طرق علاج نوعي داء السكري الأول والثاني
- يتضمن علاج داء السكري من النوع الأول حقن الإنسولين أو استخدام مضخة الإنسولين وإجراء اختبارات سكر الدم بانتظام، وكذلك تعداد الكربوهيدرات. وأما علاج داء السكري من النوع الثاني، فيتضمن في المقام الأول مراقبة معدلات سكر الدم إلى جانب تناول أدوية علاج داء السكري أو الإنسولين أو كليهما.
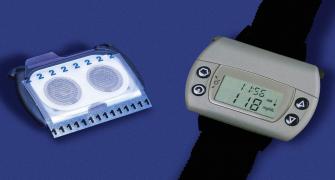
- مراقبة مستوى سكر الدم. بحسب خطة العلاج، قد تفحص وتُسجل معدل سكر الدم عدة مرات أسبوعيًا وما بين أربع إلى ثماني مرات يوميًا. وتعتبر مراقبة مستوى سكر الدم بعناية هي الطريقة الوحيدة للتأكد من أنه ما زال ضمن النطاق المُستهدف. وقد يختار أيضًا المرضى الذين يحصلون على العلاج بالإنسولين مراقبة معدلات سكر الدم لديهم بجهاز مراقبة الجلوكوز المستمرة. وبالرغم من أن هذه التقنية لم تحل بعدُ محل قياس الجلوكوز، فيمكن أن توفر معلومات مهمة حول اتجاهات معدلات السكر بالدم، وبمساعدة فريق علاج داء السكري، ستعرف مدى تغير معدلات سكر الدم استجابةً للأطعمة والأنشطة البدنية والأدوية والأمراض والكحوليات والضغط النفسي، ولدى النساء استجابة لتقلب معدلات الهرمونات.
- وعلاوة على مراقبة سكر الدم يوميًا، يتوقع أن يوصي الطبيب بإجراء اختبار الهيموجلوبين السكري بانتظام لقياس متوسط معدلات سكر الدم خلال الفترة الماضية التي تتراوح من شهرين إلى ثلاثة أشهر، ومقارنةً باختبارات سكر الدم اليومية المتكررة، فإن اختبار الهيموجلوبين السكري يشير بدقة أفضل إلى مدى تحقق فاعلية خطة علاج داء السكري الخاصة بك بصفة عامة، وأما ارتفاع مستوى الهيموجلوبين السكري، فقد يشير إلى الحاجة لتغيير نظام الإنسولين أو نظام الوجبات، وقد يختلف الهدف المحدد للهيموجلوبين السكري تبعًا لعمر المريض وغير ذلك من العوامل الأخرى. ومع ذلك، ولمعظم المصابين بداء السكري، توصي الجمعية الأميركية للسكري بأن يكون مستوى الهيموجلوبين السكري أقل من 7 بالمائة. اسأل الطبيب عن الهدف المحدد للهيموجلوبين السكري بالنسبة لك.
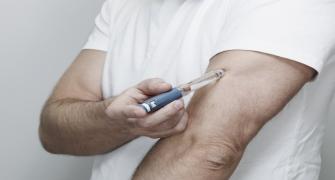
- الإنسولين. يحتاج كل المصابين بداء السكري من النوع الأول للعلاج بالإنسولين للبقاء على قيد الحياة. وكذلك يحتاج العديد من المصابين بداء السكري من النوع الثاني أو سكري الحمل إلى العلاج بالإنسولين.. يتوفر العديد من أنواع الإنسولين، ومنها الإنسولين سريع المفعول والإنسولين طويل المفعول والخيارات الوسط. وتبعًا للاحتياجات، قد يصف الطبيب مزيجًا من أنواع الإنسولين لاستخدامه خلال النهار والليل. لا يمكن تناول الإنسولين عن طريق الفم لخفض سكر الدم بسبب تعارض إنزيمات المعدة مع مفعول الإنسولين. وعادة يُحقن الإنسولين باستخدام إبرة دقيقة ومحقنة أو قلم الإنسولين وهو جهاز يشبه قلم الحبر الضخم.
- مضخة الإنسولين أيضًا أحد الخيارات المتاحة. فهي جهاز بحجم الهاتف الخلوي تقريبًا يتم ارتداؤها على الجانب الخارجي من الجسم، وهناك أنبوب موصل بين خزان الإنسولين والقسطرة بحيث يتم إدخاله تحت جلد البطن، وفي الوقت الحالي، تتوفر أيضًا مضخة بدون أنبوب تعمل لاسلكيًا، ويقوم المريض ببرمجة المضخة على إصدار كميات محددة من الإنسولين، ويمكن تعديلها لإطلاق كمية أكثر أو أقل من الإنسولين تبعًا للوجبات ومستوى النشاط ومستوى السكر في الدم.
- البنكرياس الصناعي.. حيث يتم ربط جهاز مراقبة مستمرة للجلوكوز بمضخة إنسولين، وتفرز المضخة تلقائيًا الكمية المناسبة من الإنسولين عندما يشير جهاز المراقبة إلى الحاجة للإنسولين. وهناك العديد من الإصدارات المختلفة للبنكرياس الصناعي، وأوضحت التجارب السريرية نتائج مشجعة، ويجب إجراء المزيد من الأبحاث قبل الموافقة الرقابية على عمل البنكرياس الصناعي بشكل كامل، ومع ذلك، فقد تمت الموافقة على أول خطوة تجاه استخدام البنكرياس الصناعي عام 2013، وهو الجمع بين جهاز مراقبة مستمر للجلوكوز مع مضخة إنسولين، بحيث يتوقف هذا النظام عن إفراز الإنسولين حال انخفاض مستويات السكر بالدم، وأثبتت الدراسات أن الجهاز قد يمنع حدوث انخفاض مستويات السكر بالدم أثناء الليل دون حدوث ارتفاع كبير في مستويات السكر بالدم في الصباح.
- الأدوية التي تؤخذ عن طريق الفم أو الأدوية الأخرى.. في بعض الأحيان، يصف الأطباء الأدوية الأخرى التي تؤخذ عن طريق الفم أو الحقن أيضًا، وتحفّز بعض أدوية علاج داء السكري البنكرياس لينتج الإنسولين ويفرز المزيد منه. بينما تثبط بعض الأدوية إنتاج وإفراز الجلوكوز من الكبد؛ مما يعني حاجة المريض إلى إنسولين أقل لنقل السكر إلى الخلايا. وتتوفر أدوية أخرى أيضًا تحصر عمل إنزيمات المعدة أو الأمعاء التي تفتت الكربوهيدرات أو التي تجعل الأنسجة أكثر حساسية تجاه الإنسولين. ويُعد دواء "ميتفورمين" ("جلوكوفاج" و"جلوميتزا" وغيرهما من الأدوية) أول الأدوية التي يصفها الطبيب بشكل عام لعلاج داء السكري من النوع الثاني.
- زرع الأعضاء. لعلاج بعض المرضى بداء السكري من النوع الأول، يمثل زرع البنكرياس أحد الخيارات المتاحة. ولا يزال العلماء يدرسون زرع الخلايا الجزيرية أيضًا، ومن خلال إجراء عملية زرع بنكرياس ناجحة، فقد لا تحتاج إلى العلاج بالإنسولين مرة أخرى، ولكن عمليات الزرع ليست ناجحة على الدوام، كما أن هذه العمليات تنطوي على مخاطر شديدة. وسوف تحتاج لأدوية تثبيط المناعة القوية مدى الحياة للوقاية من رفض الجسم للأعضاء. وهذه الأدوية قد تكون لها آثار جانبية خطيرة، تتضمن خطورة بالغة للإصابة بالعدوى وتلف الأعضاء والسرطان. وبسبب احتمالية زيادة خطورة الآثار الجانبية أكثر من خطورة داء السكري نفسه، فإن عمليات الزرع تُجرى عادة لمَن لديهم صعوبة شديدة بالتحكم في داء السكري، أو للأشخاص الذين يحتاجون إلى زرع الكلى أيضًا.
- جراحة علاج البدانة. بالرغم من أن هذا النوع لا يُعد علاجًا محددًا لعلاج داء السكري من النوع الثاني، فإن المرضى بداء السكري من النوع الثاني ممن لديهم مؤشر كتلة جسم أعلى من 35 قد يستفيدون من هذا النوع من الجراحة. وقد لاحظ المرضى الذين خضعوا لعملية تحويل مسار المعدة تحسنًا بالغًا في معدلات سكر الدم. ومع ذلك، لا يزال العلماء يجهلون مخاطر وفوائد هذه العملية على المدى الطويل للمرضى بداء السكري من النوع الثاني.
-
طرق علاج سكري الحمل
إن التحكم في معدل سكر الدم ضروري للحفاظ على صحة الجنين وتجنب المضاعفات أثناء الولادة. وبالإضافة إلى الحفاظ على نظام غذائي صحي وممارسة الرياضة، يمكن أن تتضمن خطة العلاج مراقبة سكر الدم، وفي بعض الحالات، استخدام الإنسولين أو الأدوية التي تؤخذ عن طريق الفم.
-
علاج مقدمات السكري
بالإضافة إلى ذلك، إن بعض الأدوية مثل "متفورمين" ("جلوكوفاج" و"جلوميتزا" وغيرهما من الأدوية) تُعد أيضًا خيارًا في حالة ارتفاع خطورة الإصابة بداء السكري، بما يتضمن الأوقات التي تتفاقم فيها مقدمات السكري أو في حالة الإصابة بمرض من أمراض القلب والأوعية أو مرض الكبد الدهني أو متلازمة المبيض متعدد التكيسات.
وفي حالات أخرى، قد يحتاج المريض إلى تناول الأدوية التي تتحكم في الكوليسترول - وخاصةً الأدوية المخفضة للكوليسترول ـ وأدوية علاج ارتفاع ضغط الدم، وقد يصف الطبيب علاجًا يتضمن الحصول على جرعات منخفضة من الإسبرين للمساعدة في الوقاية من أمراض القلب والأوعية في حالة التعرّض لخطورة بالغة.
* علامات حدوث المشكلات التي تستلزم الرعاية الفورية
- ارتفاع السكر في الدم (ارتفاع سكر الدم). يمكن أن ترتفع معدلات سكر الدم للعديد من الأسباب، بما يتضمن كثرة الأكل أو الإصابة بالمرض أو عدم تناول الأدوية الكافية لتقليل الجلوكوز. ولذلك، ينبغي فحص معدلات السكر بالدم وفقًا لتوجيهات الطبيب، ومراقبة علامات وأعراض ارتفاع سكر الدم، مثل تكرار التبول وزيادة العطش وجفاف الفم وضبابية الرؤية والإرهاق والغثيان. وإذا كان المريض مصابًا بارتفاع سكر الدم، ينبغي أن يضبط خطة الوجبات أو الأدوية أو كليهما.
- زيادة الكيتونات في البول (الحماض الكيتوني السكري). إذا كانت الخلايا تعاني من حاجةٍ ماسّةٍ إلى الطاقة، فقد يستجيب الجسم من خلال تفتيت الدهون (التي يخزنها)؛ مما ينتج الكيتونات، ولذلك، تنبغي مراقبة التعرض لفقدان الشهية والضعف والقيء والحمى وألم المعدة والنفس الحلو أو الفاكهي، ويمكنك التحقق من وجود كيتونات زائدة بالبول باستخدام مجموعة اختبار الكيتونات المتاحة بدون وصفة طبية، وفي حالة وجود كميات كبيرة من الكيتونات بالبول، استشر الطبيب على الفور أو التمس الرعاية الطارئة. وتشيع هذه الحالة بين عامة المصابين بداء السكري من النوع الأول.
- متلازمة فرط الأسمولية اللاكيتونية المرتبط بارتفاع سكر الدم. تتضمن العلامات والأعراض المرتبطة بهذه الحالة المهددة للحياة بلوغ قياس السكر بالدم أكثر من 600 ملجم/دل (33.3 ملليمول/لتر) وجفاف الفم وفرط العطش والحمى والنعاس والاختلال وفقد القدرة على الرؤية والهلوسة. وتحدث هذه المتلازمة نتيجة شدة ارتفاع سكر الدم؛ مما يجعل قوام الدم ثخينًا وكالشراب. وعادة تنتشر هذه الحالة لدى المرضى المصابين بداء السكري من النوع الثاني، وغالبًا ما تسبقه حالة مرضية. ولذلك، ينبغي الاتصال بالطبيب أو الحصول على الرعاية الطبية الطارئة إذا كنت تعاني من علامات أو أعراض هذه الحالة.
- انخفاض السكر في الدم. إذا انخفض مستوى السكر في الدم عن النطاق المستهدف، يعاني الشخص من نقص سكر الدم، وقد ينخفض مستوى سكر الدم للعديد من الأسباب، والتي تتضمن تفويت الوجبات، أو ممارسة نشاط بدني أكثر من المعتاد. ومع ذلك، يرجح التعرض لانخفاض سكر الدم في حالة تناول الأدوية التي تقلل الجلوكوز والتي تعزز إفراز الإنسولين عن طريق البنكرياس أو في حالة الحصول على علاج باستخدام الإنسولين. ينبغي فحص معدلات سكر الدم بانتظام، ومراقبة العلامات والأعراض المرتبطة بانخفاض معدلات سكر الدم، مثل التعرّق والرجفان والضعف والجوع والدوخة والصداع وضبابية الرؤية وخفقان القلب والهياج وتلعثم النطق والنعاس والاختلال والإغماء والنوبات. وتُعالج حالة انخفاض سكر الدم بتناول الكربوهيدرات التي يمتصها الجسم سريعًا، مثل عصير الفاكهة أو أقراص الجلوكوز.
المصادر:
Diabetes Mellitus: Type 1, Type 2, and Gestational Diabetes
Diabetes Mellitus: Types, Risk Factors, Symptoms, Treatments
Diabetes: Symptoms, Causes, Treatment, Prevention, and More